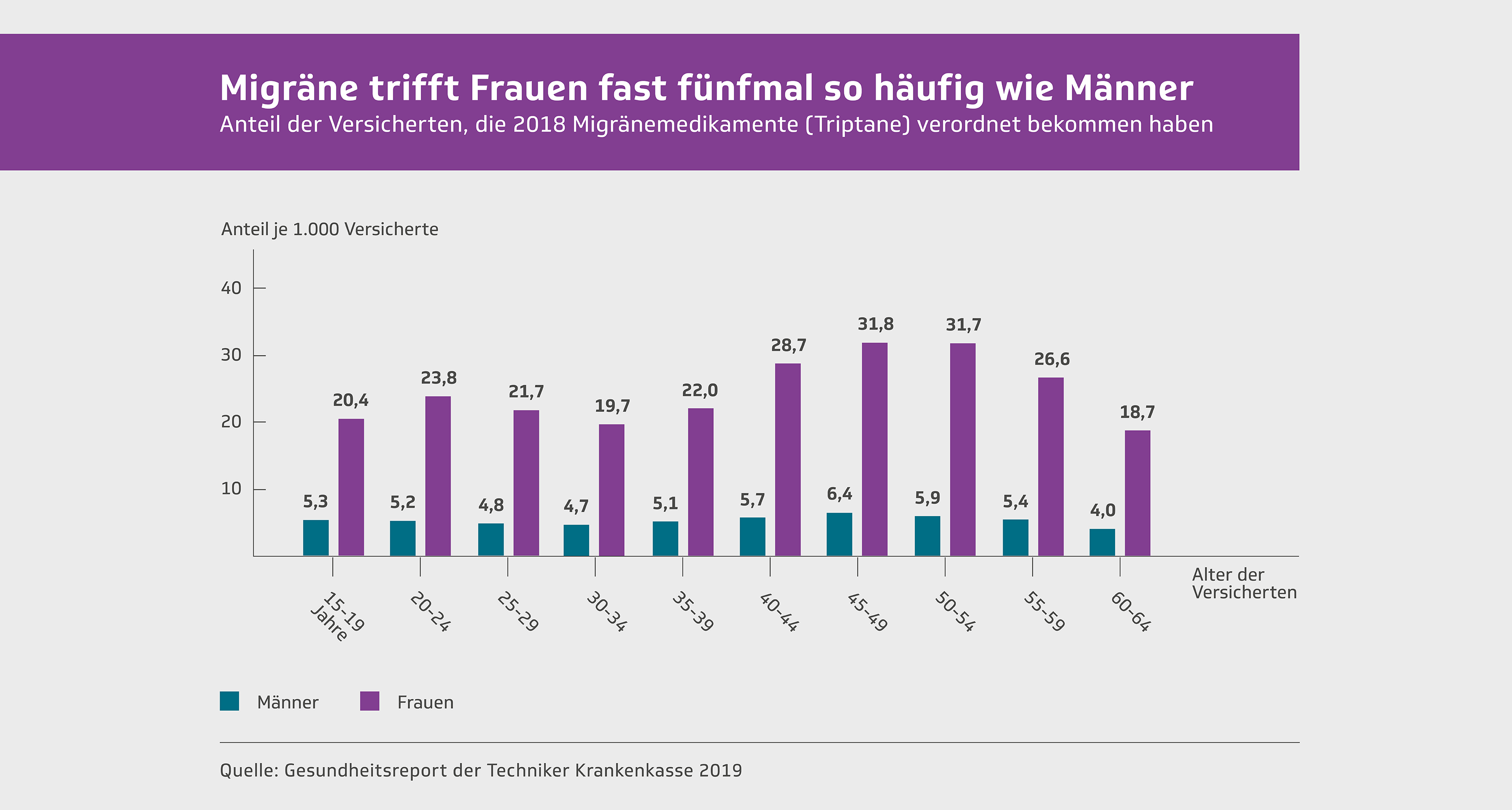
تُصاب النساء بالصداع النصفي بمعدل يتراوح بين ضعفين إلى ثلاثة أضعاف مقارنةً بالرجال. ويُعدّ الصداع النصفي السبب الرئيسي للإعاقة لدى النساء اللواتي تتراوح أعمارهن بين 15 و49 عامًا. كما أنه يؤثر بشكل أكبر على مسيرة المرأة المهنية مقارنةً بالرجال. ولا يوجد مرض آخر يتسبب في فقدان سنوات صحية أكثر من النساء خلال سنوات عملهن. ولا يقتصر الأمر على شيوع الصداع النصفي لدى النساء، بل إن نوباته أشدّ وطأة أيضًا، وتستمر لفترة أطول، وتكون الأعراض المصاحبة لها أكثر حدة، وتستجيب بشكل أقل فعالية للعلاج. لذا، يجب مراعاة جوانب عديدة من حياة المرأة عند علاج الصداع النصفي.
ما يسمى بالصداع النصفي المرتبط بالحيض
يُستخدم مصطلح "الصداع النصفي المرتبط بالحيض" بكثرة في العديد من المنشورات التي تتناول موضوع الصداع. وقد شاع استخدامه لدرجة أنه لسنوات طويلة لم يشكك فيه أحد تقريبًا. بل في بعض الحالات، كان يُعتقد أن الصداع النصفي مرتبط دائمًا بالحيض. وكان يُنظر إلى الصداع النصفي على أنه مرض يصيب النساء فقط .
ومع ذلك، فقد أظهرت الأبحاث أن العلاقة التي تبدو بديهية بين الهرمونات الأنثوية، والحيض، والحمل، وانقطاع الطمث، وحبوب منع الحمل، والصداع النصفي، تحتاج إلى وضعها في سياقها الصحيح.
نوبات الصداع النصفي التي تحدث حصراً أثناء الحيض نادرة للغاية . بعد استجواب دقيق، غالباً ما تتذكر المصابات أنهن يعانين من نوبات الصداع النصفي ليس فقط أثناء الحيض، بل أيضاً في أوقات أخرى من دورتهن الشهرية.
لا يكون مصطلح "الصداع النصفي المرتبط بالحيض" ذا معنى إلا إذا كان يشير إلى نوبات الصداع النصفي التي تحدث حصريًا بالتزامن مع الحيض. وإذا ما أُضيفت الأيام الثلاثة التي تسبق الحيض وتليه إلى فترة الحيض، يتضح أن امرأة واحدة على الأكثر من بين كل عشرين امرأة ممن تنطبق عليهن معايير تشخيص الصداع النصفي تنتمي إلى هذه المجموعة. لذا، فإن مصطلح "الصداع النصفي المرتبط بالحيض" لا ينطبق إلا على نسبة ضئيلة من المرضى المصابين.
وبالمثل، لم يتم إثبات وجود صلة بين هذه الحالة وما يسمى بمتلازمة ما قبل الحيض علمياً حتى الآن. وتظهر هذه المتلازمة، التي تتميز بألم في البطن وضعف وأعراض نفسية وجسدية أخرى، قبل الحيض بيومين إلى ثلاثة أيام تقريباً.
لا تختلف نوبات الصداع النصفي التي تحدث بالتزامن مع الدورة الشهرية عن نوبات الصداع النصفي الأخرى، على الرغم من أن الصداع النصفي المرتبط بالدورة الشهرية يُعرف عادةً بأنه نوبة شديدة ومطولة مصحوبة بغثيان وقيء شديدين. مع ذلك، يمكن أن تحدث أي نوبة من الصداع النصفي، سواءً مع أو بدون هالة، أثناء الدورة الشهرية. إذا كانت الدورة الشهرية هي المحفز، فعادةً ما تبدأ نوبة الصداع النصفي قبل يومين من بدء الدورة.
في المرضى الذين يعانون من نوبات الصداع النصفي حصرياً أثناء الحيض، غالباً ما تكون هناك علاقة زمنية ثابتة بين النوبات والحيض. مع ذلك، في نساء أخريات، قد تكون هذه العلاقة الزمنية غير ثابتة، وقد تحدث نوبة الصداع النصفي على فترات متفاوتة من الحيض.
العلاقة بين الحيض والصداع النصفي
أظهرت الدراسات السريرية والتجريبية أن الصداع النصفي المصاحب للحيض ينجم عن مستويات هرموني الإستروجين والبروجسترون . وبناءً على ذلك، يُرجح أن يكون انخفاض مستوى الإستراديول في البلازما مسؤولاً عن تحفيز نوبات الصداع النصفي. المطلقة للهرمونات ذات أهمية كبيرة. يُعتقد أن أحد الأسباب المحتملة للصداع أثناء انخفاض الإستراديول هو تأثير الهرمون على الأوعية الدموية، وتحديدًا توسع الأوعية الدموية نتيجة لانخفاض تركيز الهرمون. لم تُسفر التحليلات الإضافية لتركيزات الهرمونات حتى الآن عن إجماع حول أهمية الهرمونات المختلفة في تحفيز نوبات الصداع النصفي. لا تختلف مستويات الهرمون المنبه للجريب (FSH) ولا الهرمون اللوتيني (LH) بين المرضى الذين يعانون من الصداع النصفي المرتبط بالحيض والأفراد الأصحاء.
علاج الصداع النصفي المرتبط بالحيض
نظراً لارتباط نوبة الصداع النصفي بالحيض، بدا العلاج الهرموني خياراً منطقياً. سابقاً، كان يُنصح بتناول الإستروجين قبل الحيض بثلاثة إلى عشرة أيام. إلا أنه تبيّن أن هذا لا يؤدي إلا إلى تأخير بدء نوبة الصداع النصفي حتى ينخفض مستوى الهرمونات بشكل طبيعي.
كما أثبتت الدراسات المضبوطة عدم فعالية استخدام لصقات الهرمونات التي تطلق الإستروجين عبر الجلد. وينطبق الأمر نفسه على تناول الإستروجين على شكل أقراص.
الحمل والصداع النصفي
التأثير المتبادل
تُعدّ الصداع النصفي ذات أهمية خاصة بالنسبة للحمل المخطط له أو الحمل القائم، وذلك للأسباب التالية:
- كيف يتم علاج الصداع النصفي أثناء الحمل؟
- ما هي الأدوية الموصى بها أو الممنوعة؟
- هل يُهدد الصداع النصفي الحمل؟
ما هي التأثيرات التي يمكن أن تحدثها فترة الحمل على مسار نوبة الصداع النصفي؟
لحسن الحظ، لوحظ أن الحمل له تأثير إيجابي على مسار الصداع النصفي. في الواقع، لا يوجد إجراء وقائي أفضل من ذلك.
أظهرت الدراسات الوبائية أن ما يقرب من 70% من المرضى المصابين بالصداع النصفي يشهدون تحسناً ملحوظاً، أو حتى توقفاً تاماً، لنوبات الصداع النصفي أثناء الحمل. ويتضح هذا التأثير على مسار الصداع النصفي بشكل خاص في الثلثين الأخيرين من الحمل. ولم تُحدد الدراسات بعد ما إذا كان هذا التأثير الإيجابي على الصداع النصفي يتلاشى تدريجياً مع حالات الحمل اللاحقة.
نسبة ضئيلة فقط من المرضى تشهد استقرارًا في حالة الصداع النصفي أو حتى تفاقمًا خلال فترة الحمل. ويبدو أن هذا ينطبق بشكل خاص على المرضى الذين يعانون من الصداع النصفي المصحوب بهالة. إذا حدثت نوبات الصداع النصفي لأول مرة خلال الحمل، فغالبًا ما تكون مصحوبة بهالة. مع ذلك، لا ينطبق هذا إلا على نسبة قليلة من المصابات؛ فبحسب دراسة فرنسية، بلغت هذه النسبة 13% من المرضى الذين خضعوا للفحص. بعد الولادة، تعاني حوالي نصف المريضات من عودة الصداع خلال الأسبوع الأول، وغالبًا ما يكون صداعًا توتريًا، بالإضافة إلى نوبات الصداع النصفي.
تحسن في مسار الصداع النصفي
لا يزال سبب التحسن الملحوظ أحيانًا أثناء الحمل مجهولًا تمامًا. ومع ذلك، تُناقش فرضيات مختلفة في هذا الشأن:
- من ناحية أخرى، يُفترض أن ارتفاع تركيزات هرمون الاستروجين والبروجسترون باستمرار أثناء الحمل هو سبب التحسن.
- وتشير تفسيرات أخرى إلى أن تغير استقلاب السيروتونين أثناء الحمل وزيادة تركيز المواد الأفيونية الداخلية، أي المواد الشبيهة بالأفيون التي ينتجها الجسم نفسه، هي المسؤولة عن التحسن.
- يبدو أن نمط الحياة المتغير خلال فترة الحمل يلعب دورًا حاسمًا. تميل النساء الحوامل إلى تناول الطعام بوعي أكبر، والحفاظ على دورة نوم واستيقاظ منتظمة، وتجنب الكحول والنيكوتين، ومحاولة عيش حياة أقل توترًا، كما أنهن أقل توترًا في العمل. هناك تحكم مرتبط بالحمل في العوامل المحفزة، مما يؤدي إلى انخفاض نوبات الصداع النصفي. مع ذلك، لا توجد دراسات تجريبية تؤكد هذه الفرضية.
الوقاية من الصداع النصفي أثناء الحمل
بشكل عام، يُنصح بتجنب تناول الأدوية أثناء الحمل قدر الإمكان، وخاصةً الأدوية الوقائية التي تتطلب تناولها يوميًا. تُمنع أدوية الوقاية من الصداع النصفي التي أثبتت فعاليتها بشكل خاص أثناء الحمل، بما في ذلك حاصرات بيتا، وفلوناريزين، ومضادات السيروتونين، ومضادات الاكتئاب ثلاثية الحلقات، وخاصةً مضادات الصرع. يُعد هذا الأمر بالغ الأهمية إذا كان الحمل مُخططًا له أو حتى مُحتملًا. ونظرًا لأن الشابات غالبًا ما يستخدمن هذه الأدوية لعلاج الصداع النصفي الشديد، يجب نصحهن بضرورة استخدام وسائل منع الحمل المناسبة.
للوقاية من نوبات الصداع النصفي أثناء الحمل، يُنصح باتخاذ تدابير سلوكية، كما هو الحال عموماً، مثل..
- تمارين الاسترخاء و
- تحديد العوامل المحفزة وتجنبها.
- في حالات الصداع النصفي الشديد أثناء الحمل، وخاصةً الصداع النصفي المصحوب بهالة، المغنيسيوم للوقاية من الصداع النصفي. وبينما أظهرت الدراسات السريرية عمومًا أن للمغنيسيوم تأثيرًا طفيفًا على مسار الصداع النصفي، إلا أنه يمكن تحقيق تأثير ملحوظ في بعض الحالات الفردية.
- البروبرانولول لعلاج ارتفاع ضغط الدم الشرياني أثناء الحمل. لا توجد أدلة على وجود خطر حدوث تشوهات جنينية. مع ذلك، ينبغي توخي الحذر الشديد عند استخدام البروبرانولول للوقاية من الصداع النصفي أثناء الحمل، ولا يُلجأ إليه إلا كحل أخير.
علاج نوبات الصداع النصفي أثناء الحمل
لا توجد دراسات كافية حول فعالية الأدوية المستخدمة لعلاج نوبات الصداع النصفي أثناء الحمل ومدى تحملها. وينطبق الأمر نفسه على تأثير العلاج الدوائي للصداع النصفي على الولادة والرضاعة الطبيعية.
ينبغي استخدام الأدوية المضادة للالتهابات غير الستيرويدية مثل الإيبوبروفين أو الديكلوفيناك فقط في حالات استثنائية وحصريًا في الثلث الثاني من الحمل.
لطالما اعتُبر الباراسيتامول المسكن الأول للألم أثناء الحمل، إلا أنه يرتبط بشكل متزايد بمشاكل صحية لاحقة لدى الطفل (زيادة خطر الإصابة بالربو، وضعف النمو النفسي الحركي، أو الخصية المعلقة لدى الذكور). ومع ذلك، لا تسمح البيانات الحالية بتقييم نهائي للمخاطر. ونظرًا لفعالية الباراسيتامول المحدودة في علاج الصداع النصفي، لم يعد يُنصح باستخدامه أثناء الحمل (انظر أدناه).
لا أثناء الحمل . أولًا، لا توجد خبرة كافية في استخدامها، وثانيًا، لم يثبت أنها أكثر فعالية في علاج نوبات الصداع النصفي من الأدوية المذكورة سابقًا والتي استُخدمت لعقود طويلة. يجب توخي الحذر الشديد لضمان عدم استخدام مضادات الالتهاب غير الستيرويدية بشكل مستمر، خاصةً خلال الثلث الأخير من الحمل، حيث قد يؤدي ذلك إلى إطالة فترة الحمل، وزيادة خطر الإصابة بتسمم الحمل، وزيادة خطر النزيف للأم والجنين، وزيادة خطر الإصابة بارتفاع ضغط الدم الرئوي المزمن لدى الطفل.
تحذير بشأن الباراسيتامول أثناء الحمل
تصف دراسات جديدة وجود صلة محتملة بين التعرض للباراسيتامول قبل الولادة وزيادة خطر الإصابة بالربو وأمراض الجهاز التنفسي الأخرى وضعف نمو الخصيتين.
كان يُعتقد سابقًا أن الباراسيتامول هو أكثر مسكنات الألم أمانًا أثناء الحمل. واستنادًا إلى بيانات سابقة، بدا أمانه مؤكدًا. ونُصحت النساء الحوامل بتناول هذا المسكن لتخفيف الألم خلال فترة الحمل دون أي مخاوف تُذكر. إلا أن الدراسات الحالية تستدعي إعادة تقييم دقيقة لهذه التوصية. إذ تصف دراسات جديدة وجود صلة محتملة بين التعرض للباراسيتامول قبل الولادة وزيادة خطر الإصابة بالربو، وأمراض الجهاز التنفسي الأخرى، وضعف نمو الخصيتين. كما تُناقش اضطرابات النمو النفسي الحركي لدى الطفل. وخلافًا للتوصيات السابقة، يُنصح بتجنب استخدام الباراسيتامول، سواءً كمكون وحيد أو، وخاصةً في المستحضرات المركبة، في حالات الحمل المشتبه به أو المؤكد.
إلى أن يتم توضيح العلاقة الدقيقة، يجب تطبيق المبدأ التالي: عند الشك، اختر حياة الجنين وانصح بعدم تناول الباراسيتامول، وخاصة مع مسكنات الألم الأخرى.
وبناءً على البيانات الجديدة، لم تعد الفوائد قصيرة المدى والمخاطر طويلة المدى مدى الحياة متوازنة مع بعضها البعض في حالة الحمل المحتمل أو القائم.
يبدو أن استخدام الباراسيتامول من قبل النساء الحوامل، وتعرض الجنين لهذا الدواء، يزيد بشكل ملحوظ من خطر إصابة أطفالهن بالربو وأمراض الجهاز التنفسي، فضلاً عن احتمالية العقم لدى الذكور. وقد شهدت السنوات الأخيرة ارتفاعاً ملحوظاً في انتشار الربو على مستوى العالم. يُعد الباراسيتامول من أكثر الأدوية استخداماً في ألمانيا. ويمكن أن يؤدي الباراسيتامول إلى انخفاض مستويات الجلوتاثيون في الرئتين، والذي يُعتقد أنه يلعب دوراً هاماً في تطور الربو.
بحسب نتائج دراسة حديثة، يثير القلق بشكل خاص الشكّ المُبرّر بوجود زيادة ملحوظة في خطر الإصابة بالخصية المعلقة (عدم نزول الخصية) لدى الأولاد. قد يؤدي ذلك لاحقًا إلى انخفاض الخصوبة وزيادة خطر الإصابة بسرطان الخصية. كما قد ينخفض عدد الحيوانات المنوية وقدرتها على البقاء في مراحل لاحقة من العمر. وقد ارتبط الاستخدام المُتزامن لمسكنين للألم لدى النساء الحوامل بزيادة معدل الإصابة بالخصية المعلقة لدى المواليد الذكور سبعة أضعاف. ويُشتبه في أن تأثير قرص واحد من الباراسيتامول بتركيز 500 ملغ على الجنين قد يكون أكثر ضررًا من أكثر عشرة ملوثات بيئية شيوعًا. وقد وُجّهت انتقادات لهذه الدراسات لعدم إثباتها بشكل قاطع وجود علاقة سببية.
لطالما اعتُبر الباراسيتامول، بجرعاته العلاجية، مسكنًا آمنًا وغير ضار وجيد التحمل وغير مكلف للألم. مع ذلك، فإن خطر تلف خلايا الكبد غير القابل للعلاج، والذي قد يؤدي إلى فشل كبدي في حال تناول جرعات زائدة تتجاوز 150 ملغ لكل كيلوغرام من وزن الجسم، قد فرض قيودًا على أحجام عبواته للاستخدام الذاتي. وقد دفعت دراسات حديثة إلى إعادة تقييم شاملة لاستخدامه في حالات الحمل المحتمل أو المخطط له أو القائم.
بشكل عام، يُنصح بتجنب مسكنات الألم أثناء الحمل والرضاعة. في حالات الألم الشديد، يمكن اللجوء إلى الأدوية المسكنة بعد استشارة الطبيب. مع ذلك، تجدر الإشارة إلى أن مسكنات الألم البسيطة، مثل الباراسيتامول، لا تُخفف الألم الشديد إلا بشكل طفيف ومؤقت، بينما تُشكل في الوقت نفسه مخاطر طويلة الأمد على الجنين.
وخلافا للتوصيات السابقة، لا ينصح بتناول الباراسيتامول في المستحضرات الأحادية وخاصة المركبة إذا كنت حاملا أو حامل بالفعل.
أدوية التريبتان
لم يُظهر سجل الحمل الخاص بالشركة حتى الآن زيادة كبيرة في خطر حدوث تشوهات خلقية عند استخدام سوماتريبتان في الثلث الأول من الحمل لأكثر من 1000 حالة حمل.
أما بالنسبة لبقية التريبتانات، فلا توجد بيانات كافية لتقييم سلامتها أثناء الحمل. إلى حين توفر خبرة كافية، لا استخدام التريبتانات أثناء الحمل.
تُعدّ قلويدات الإرغوت، مثل طرطرات الإرغوتامين وثنائي هيدروإرغوتامين، ممنوعة الاستخدام منعاً باتاً. فهذه المواد لها تأثير محفز لانقباض الرحم أثناء الحمل. علاوة على ذلك، يُعدّ الإرغوتامين ساماً للجنين.
علاج نوبات الصداع النصفي أثناء الرضاعة الطبيعية
مسكن للألم
يُعد الإيبوبروفين المسكن المفضل أثناء الرضاعة الطبيعية. عند استخدامه بشكل متقطع، لا تنتقل سوى كميات ضئيلة جدًا منه إلى حليب الثدي، وهو معتمد حتى لعلاج حديثي الولادة.
أدوية التريبتان
تنتقل التريبتانات إلى حليب الثدي. توصي معلومات المنتج بفترة انتظار مدتها 12 ساعة بعد تناول سوماتريبتان، وفترة انتظار مدتها 24 ساعة لجميع أنواع التريبتانات الأخرى.
السلوك عند محاولة الإنجاب
- في أول 14 يومًا بعد اليوم الأول من آخر دورة شهرية (بافتراض دورة منتظمة مدتها 28 يومًا!)، يمكن افتراض عدم وجود حمل.
- في الدورة الشهرية المنتظمة، تحدث الإباضة قبل حوالي 14 يومًا من الحيض.
- بعد ستة أيام من الإباضة، تنغرس البويضة المخصبة في الرحم، مما يمثل أول اتصال بين "الأم والطفل".
- يمكن تناول الأدوية لعلاج نوبات الصداع النصفي لمدة ثلاثة أسابيع تقريبًا بعد اليوم الأول من آخر دورة شهرية دون تعريض الجنين للخطر.
- يمكن الكشف عن الحمل الحالي باستخدام اختبارات الحمل الحديثة من اليوم السادس إلى اليوم العاشر بعد الإباضة؛ وهذا يعني أن هناك بعض الأيام "غير المؤكدة" حوالي ثلاثة أسابيع بعد الحيض، والتي يوصى خلالها بإجراء اختبار الحمل قبل تناول أي دواء حاد.
حبوب منع الحمل والصداع النصفي
في حالات نوبات الصداع النصفي المتكررة التي يصعب علاجها، يُعزى السبب غالبًا إلى حبوب منع الحمل. مع ذلك، لا تُظهر الدراسات التجريبية التي تبحث في العلاقة بين حبوب منع الحمل والصداع النصفي أي صلة واضحة: إذ تشير بعض الدراسات إلى زيادة في معدل الإصابة بنوبات الصداع النصفي، بنسبة تتراوح بين 18% و50% من المرضى، وذلك بحسب الدراسة. في المقابل، تُظهر دراسات أخرى تحسنًا في الصداع النصفي لدى ما يصل إلى 35% من المرضى الذين عولجوا بحبوب منع الحمل. ومع ذلك، لم تجد الدراسات التي تُجرى بطريقة التعمية المزدوجة أي فرق يُعتد به إحصائيًا بين مجموعات المرضى الذين عولجوا بحبوب منع الحمل والذين عولجوا بدواء وهمي.
بشكل عام، يبدو أنه لا توجد صلة قاطعة بين حبوب منع الحمل والصداع النصفي.
علاج الصداع النصفي واحد سواءً كانت المرأة تتناول حبوب منع الحمل أم لا. كما لا توجد تفاعلات معروفة بين حبوب منع الحمل وأدوية الصداع النصفي. وتُطبق نفس الإرشادات على علاج الصداع النصفي كما هو الحال مع الحالات الأخرى.
في حالات نادرة فقط من الصداع النصفي التي لا تستجيب للأدوية، يُنصح بتجربة التوقف عن تناول حبوب منع الحمل. وفي هذه الحالة، يجب نصح المريضات باستخدام وسيلة منع حمل بديلة.
نظراً لزيادة خطر الإصابة بتجلط الشرايين أو الأوردة الدماغية والنزيف الدماغي، ينبغي إجراء فحص عصبي في أسرع وقت ممكن عند ظهور اضطرابات عصبية مفاجئة. وينطبق هذا أيضاً على نوبات الصداع غير المبررة. لهذا السبب، ينبغي مراقبة المريضات اللاتي يتناولن حبوب منع الحمل بشكل متكرر لتقييم مسار المرض. يجب تجنب التدخين تماماً، وهذا مهم بشكل خاص نظراً لاحتمالية زيادة خطر الإصابة بالسكتة الدماغية المرتبطة بالصداع النصفي. مع ذلك، فإن الخطر الإجمالي للإصابة بالسكتة الدماغية في حالات الصداع النصفي منخفض للغاية. لذلك، لا يُعد الصداع النصفي بأي حال من الأحوال مانعاً لاستخدام موانع الحمل الفموية.
انقطاع الطمث والتقدم في السن
يُعتقد عادةً أن الصداع النصفي يتلاشى تدريجيًا مع التقدم في السن، أي يقلّ تواتره وشدته. إلا أن الدراسات التي تناولت هذه المسألة تُظهر أن أكثر من 50% من المصابات لا يطرأ أي تغيير على نمط الصداع النصفي لديهن . بل إن حوالي 47% من المريضات يعانين من تفاقم حالتهن.
يستمر ارتفاع معدل الإصابة بالصداع النصفي لدى النساء مقارنةً بالرجال حتى سن الشيخوخة. ولا تؤثر العلاجات الهرمونية في هذه المرحلة العمرية على الصداع النصفي. لذا، ينبغي في هذه الفئة العمرية الاستمرار في علاج الصداع النصفي كالمعتاد.
لكن بعد سن 75 أو 80، يبدو أن هناك تغييراً يحدث. في الواقع، يكاد لا يوجد مرضى فوق سن الثمانين يشكون من نوبات الصداع النصفي في عيادات الصداع النصفي المتخصصة.










اترك تعليقا