La migraine est l’une des maladies invalidantes les plus graves qui touchent l’humanité. Selon un état des lieux actuel de l'OMS, la migraine est classée au 6ème rang des maladies les plus invalidantes. Si l’on prend en compte la complication des maux de tête provoqués par une surconsommation de médicaments, les migraines occupent la troisième place. Si l’on combine les différentes formes des 367 types de maux de tête connus aujourd’hui, les migraines et les maux de tête sont de loin les maladies humaines les plus graves, les plus courantes et les plus invalidantes.
Les options de traitement actuelles contre les migraines comprennent les thérapies préventives et le traitement des crises de maux de tête aiguës. Une proportion importante des personnes concernées ne trouvent pas d’amélioration suffisante grâce aux procédures thérapeutiques préventives. Même la thérapie d'attaque actuelle ne peut pas apporter un soulagement efficace avec les options thérapeutiques précédentes ; il peut y avoir des contre-indications ou des intolérances.
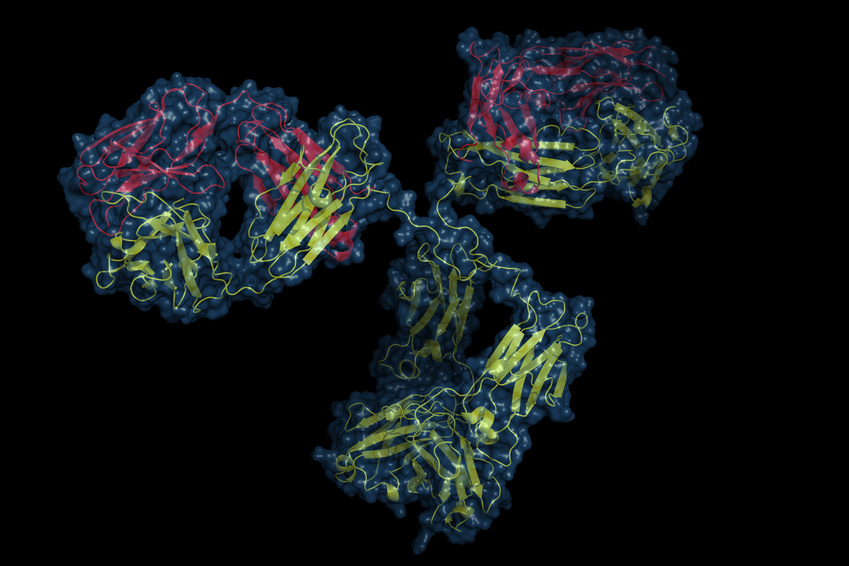
Les études actuelles de ces dernières années ont fourni de nombreuses preuves selon lesquelles le peptide lié au gène de la calcitonine, ou CGRP en abrégé, joue un rôle important dans le développement, le maintien et la chronification des migraines. Le CGRP est un neuropeptide composé de 37 acides aminés. Il est codé par le même gène que l’hormone calcitonine.
Le CGRP a donc été placé au centre des nouvelles options de traitement de la migraine. Le développement d'antagonistes des récepteurs CGRP, appelés Gepante, représente une nouvelle classe de médicaments pour le traitement aigu des crises de migraine, mais leur développement a été interrompu en raison d'une toxicité hépatique.
Les recherches actuelles visent intensivement à développer des anticorps monoclonaux contre le CGRP. Les mécanismes vasculaires et neuronaux jouent un rôle dans la physiopathologie complexe de la migraine. La sérotonine (5-hydroxytryptamine, 5-HT), l'oxyde nitrique et le CGRP sont des substances messagères clés impliquées dans le développement de la douleur migraineuse. Le CGRP est constitué de 37 acides aminés. Il a été découvert il y a environ 30 ans. Le CGRP est largement présent dans les systèmes nerveux périphérique et central. Chaque organe majeur est innervé par des fibres nerveuses contenant du CGRP. En particulier, les récepteurs CGRP et CGRP se trouvent dans des structures anatomiques importantes pour le développement des migraines. Ceux-ci comprennent le cortex cérébral, les méninges, l'hypothalamus, le cervelet et le tronc cérébral. Le CGRP se trouve également dans de nombreux neurones importants pour le système de traitement de la douleur trigéminovasculaire. Dans le nerf trijumeau, le CGRP est présent dans plus de 50 % des neurones. Le CGRP joue également un rôle important dans le traitement de la douleur dans le tronc cérébral. Elle conduit à une sensibilisation de la perception des stimuli. En périphérie, le CGRP est libéré par les neurones qui innervent les vaisseaux sanguins, notamment au niveau des vaisseaux cardiaques et intracrâniens. Le CGRP entraîne une vasodilatation prononcée et soutenue. Ceci est médié par l’activation des récepteurs dans les cellules musculaires lisses. Ces processus sont très pertinents pour l’inflammation neurogène. Le résultat est une vasodilatation, une sensibilisation, un gonflement et d’autres mécanismes inflammatoires.
Les premiers résultats ont montré qu'au début d'une crise de migraine, le CGRP entraîne une dilatation de l'artère cérébrale moyenne et de l'artère méningée moyenne. D'autres études ont démontré que le CGRP déclenche et maintient une sensibilisation périphérique et centrale. La sensibilisation est considérée comme une étape fondamentale dans le développement de la crise migraineuse et la chronicité de la maladie. L'inflammation neurogène associée à la crise de migraine est modulée par la libération de CGRP directement due à la vasodilatation et indirectement due à la libération de substance P entraînant une extravasation plasmatique. De plus, une dégranulation des mastocytes est provoquée et la libération de substances pro-inflammatoires et inflammatoires est déclenchée. La libération de cytokinines entraîne une sensibilisation des neurones sensoriels. En tant que neuromodulateur, le CGRP active la transmission synaptique du glutamate dans la corne dorsale et le noyau trijumeau. Cela conduit à une nouvelle augmentation centrale de la sensibilisation et de l'activation des réflexes nociceptifs. Le comportement douloureux est également activé par l’activation des neurones centraux, en particulier dans l’amygdale. Les comportements de peur et d’évitement sont également influencés. Le déclenchement de la crise de migraine est associé à une dépression corticale propagée (CSD). L'activité neuronale du cortex cérébral est localement réduite ou complètement interrompue. Cette dépolarisation s’étend progressivement spatialement sur le cortex cérébral, de manière analogue à la propagation de l’aura migraineuse. La CSD entraîne la libération de CGRP, entraînant une inflammation neurogène comprenant une sensibilisation, une hyperémie, une vasodilatation, un gonflement et une déficience fonctionnelle.
Des études montrent également que le CGRP est impliqué dans le développement de l’hypersensibilité aux stimuli sensoriels, notamment la photophobie. Étant donné que le CGRP peut également être largement libéré dans le système nerveux entérique, on pense que les symptômes gastro-intestinaux tels que la stase gastrique, les nausées et les vomissements sont modulés par les mécanismes du CGRP.
Le lien entre le développement des migraines et le CGRP a émergé initialement de la découverte que la stimulation du ganglion trijumeau conduit à la libération de CGRP. Le CGRP se trouve en concentrations élevées dans la veine jugulaire lors d’une crise de migraine spontanée. Des concentrations accrues de CGRP sont également constatées dans la salive lors d'une crise de migraine aiguë. Ceux-ci peuvent être réduits par un traitement par triptan. Les taux de CGRP augmentent également entre les crises de migraine chez les patients souffrant de migraine.
L'administration intraveineuse de CGRP peut déclencher directement des crises de migraine chez les personnes souffrant de migraine. Les patients qui ne souffrent pas de migraines ressentent des maux de tête sans les symptômes typiques des migraines après l'administration de CGRP. On pense donc que les migraineux auraient une sensibilité particulière au CGRP. Enfin, le blocage sélectif du récepteur CGRP peut stopper efficacement une crise de migraine aiguë.
Antagonistes des récepteurs CGRP
Sur la base de ces résultats, diverses approches ont été systématiquement poursuivies ces dernières années pour utiliser thérapeutiquement les nouvelles découvertes concernant le CGRP dans la physiopathologie de la migraine. En tant que toute nouvelle classe de médicaments contre la migraine, les Gepante ont été initialement développés comme antagonistes des récepteurs CGRP. Leur mécanisme d'action reposait sur l'inhibition compétitive du CGRP de l'organisme au niveau du récepteur CGRP. Six Gepantes différents ont maintenant été développés et testés dans le cadre d'études cliniques. Le résultat a été un effet clinique significativement supérieur à celui des placebos, mais comparable à celui des triptans. Le principal avantage du Gepante est que, contrairement aux triptans, ils n'entraînent pas de vasoconstriction. Le développement des antagonistes du CGRP a été interrompu en raison de leur toxicité hépatique lors d'une utilisation à long terme et du fait qu'ils n'étaient pas plus efficaces que les triptans. Cependant, leur mode d’action a démontré le rôle important du CGRP dans la physiopathologie de la migraine et la possibilité d’utiliser le CGRP dans le traitement de la migraine.
Anticorps monoclonaux contre le CGRP
L'effet biologique du CGRP peut alternativement être bloqué par des anticorps monoclonaux dirigés contre le CGRP lui-même ou contre le récepteur du CGRP. Il existe actuellement quatre anticorps monoclonaux pour le traitement préventif de la migraine épisodique ou chronique. Le neuropeptide lui-même est ciblé par trois anticorps monoclonaux, ALD-403 (Alder Biopharmaceuticals), LY2951742 (développé par Arteau's Therapeutics et développement ultérieur par Eli Lilly) et LBR-101, nom actuel TEV-48125 (développé par Labrys Biologics-Pfizer, acquis par Teva Pharmaceuticals). Un quatrième anticorps monoclonal cible le récepteur CGRP lui-même, AMG334 (Amgen, Inc. ; développement ultérieur par Novartis).
ALD403 sera perfusé à intervalles de 3 mois. Les résultats d'une étude de phase 2b sont attendus en juillet 2016 pour la prévention de la migraine chronique. Une étude de phase 3 étudie la prévention des migraines épisodiques fréquentes. L’étude devrait se terminer en avril 2017. Une autre étude de phase 3 devrait démarrer en 2016. De plus, une étude de phase 2b analysera l'auto-administration par des patients souffrant de migraine épisodique d'ALD403.
TEV-48125 est actuellement étudié dans le cadre d’une étude de phase 3. L’analyse de l’efficacité contre les migraines chroniques devrait être achevée en octobre 2017.
LY2951742 a été étudié dans le cadre d'une étude de phase 2 achevée en août 2015. L'effet préventif sur la migraine épisodique a été analysé par administration sous-cutanée à intervalles de quatre semaines sur une période de 12 semaines. Il s’est avéré significativement efficace par rapport au placebo pour réduire le nombre de jours de migraine. D'autres études de phase 3 sont actuellement en cours. Une étude d’efficacité sur la migraine épisodique devrait être achevée d’ici décembre 2017. Une autre étude sur l’efficacité du traitement contre les migraines chroniques devrait être achevée en avril 2018. Une étude ouverte supplémentaire à long terme devrait être achevée en septembre 2017.
L'AMG334 fait actuellement l'objet d'une étude de phase 2 pour son effet préventif sur les migraines chroniques. Les effets à long terme et la sécurité seront analysés dans une autre étude de phase 2 et devraient être achevés d'ici juillet 2017. Deux études de phase 3 sur l'effet préventif sur la migraine épisodique devraient être achevées respectivement d'ici octobre 2017 et février 2018.
Tolérance et sécurité
Compte tenu de l'expérience acquise dans le développement d'antagonistes du CGRP, il faut attendre les résultats des études à long terme concernant la tolérance et la sécurité des anticorps monoclonaux contre le CGRP. Les anticorps ne bloquent pas sélectivement la vasodilatation médiée par le CGRP dans tout le corps. Les effets sur l'inhibition de la vasodilatation cardiovasculaire, par exemple en cas de stress ou d'ischémie, ainsi que les interactions dans le traitement de l'hypertension artérielle sont ouverts. Des interactions sur le débit sanguin cardiaque et cérébral sont envisageables. Cependant, des études antérieures n'ont montré aucun effet sur l'ECG ou d'autres paramètres hémodynamiques. L'induction possible de réactions immunologiques chez le patient suite à l'administration d'anticorps monoclonaux n'est pas non plus claire.
efficacité
Il ne fait aucun doute que les options actuelles de traitement préventif de la migraine ne sont pas satisfaisantes pour de nombreux patients. Les anticorps monoclonaux ne sont pas non plus efficaces chez certains patients examinés dans le cadre des programmes d'études précédents. Par exemple, 47 % avec une faible dose et 45 % avec une dose élevée de TEV-41825 n'ont pas obtenu une réduction de 50 % de la fréquence des migraines en termes de jours de maux de tête. Ce qui suit s'applique toujours : la migraine est une maladie complexe médiée par des voies physiopathologiques très différentes et une grande variété de molécules. L’importance du CGRP varie d’un patient à l’autre. Cependant, il semble exister un sous-groupe de patients qui répondent très efficacement au traitement par anticorps monoclonaux contre le CGRP. Plus de 15 % des patients traités ont signalé un arrêt complet des crises de migraine. Pour certains patients, le traitement comportera donc des options très efficaces, mais d’autres n’en bénéficieront pas suffisamment. Ce qui reste également à voir, c'est l'efficacité comparative avec les médicaments préventifs antérieurs. Cependant, il est déjà clair que la prévention des migraines doit impliquer diverses stratégies. Une thérapie individuelle différenciée est nécessaire dans chaque cas individuel, en particulier dans les cas graves et chroniques. On ne peut pas s'attendre à un traitement qui arrête les migraines par une injection et permette de vivre comme on le souhaite, même avec des anticorps monoclonaux.










Je souffre de migraines depuis 30 ans.
Aux moments difficiles avec 2 crises 3 jours par semaine. Avec 7 jours par semaine, il ne reste plus beaucoup de temps viable. Je suis également d'accord avec les commentaires selon lesquels je me rendrai immédiatement disponible pour une étude.
En raison des nombreux comprimés, je suis déjà en sevrage depuis plusieurs mois à cause de maux de tête provoqués par les comprimés.
J'espère une amélioration pour ne pas perdre mon emploi aussi.
Je suis d'accord avec Mme Gilles. J'ai presque 50 ans et je souffre de migraines depuis que je suis adolescente. Malheureusement, l’espoir que les choses s’améliorent avec la ménopause ne s’est pas encore concrétisé pour moi. Si vous avez besoin de participants à l'étude. Je suis ici!
Moi aussi, je souffre de migraines sévères et de céphalées de tension depuis 28 ans. Je vis actuellement à nouveau une période de douleurs intenses, à tel point que je ne peux pas travailler. J'ai 57 ans et j'ai presque abandonné tout espoir de ne plus souffrir. Je serais très heureux si je pouvais tester cette injection d’anticorps.
Je souffre de migraines depuis 45 ans et je ne pouvais pas travailler à cause de migraines chroniques.
Actuellement 10 à 15 jours par mois. Grâce à Ascotop, je peux désormais y faire face. Je me rendrais immédiatement disponible pour participer à des études.
J'espère toujours me faire vacciner et j'ai peur de ce qui se passera avec les médicaments à mesure que je vieillis (j'ai presque 60 ans).
Ce serait bien si je vivais pour voir cette révolution.