Hace setenta y cinco años, ya se demostró que los grandes vasos sanguíneos arteriales y venosos de las meninges son sensibles al dolor, a diferencia del propio tejido cerebral. Hace veinticinco años, se identificaron neuropéptidos, es decir, proteínas liberadas por las fibras nerviosas, que regulan el diámetro de estos vasos sanguíneos. Una de estas sustancias fue el CGRP ( péptido relacionado con el gen de la calcitonina ). El CGRP es uno de los vasodilatadores más potentes del organismo. Al mismo tiempo, la vasodilatación asociada al CGRP se acompaña de dolor en experimentos.
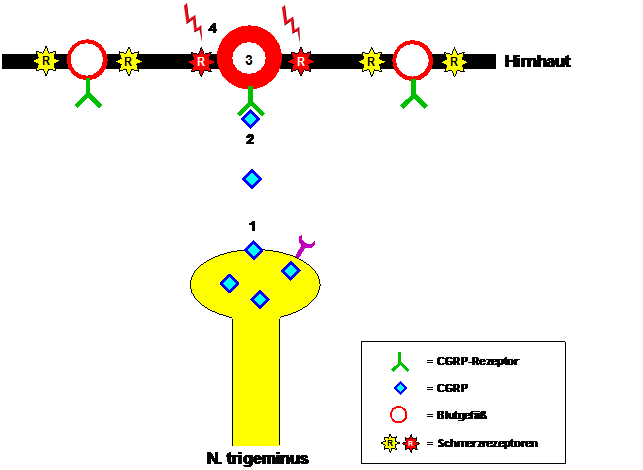
El papel crucial del CGRP en el desarrollo de las migrañas se hizo evidente cuando se encontraron niveles elevados de CGRP en la sangre venosa de pacientes que experimentaban ataques de migraña. Estos niveles se normalizaron después de que la migraña remitiera tras la administración de sumatriptán. Estas observaciones se confirmaron cuando se pudieron inducir ataques de migraña en pacientes mediante la infusión de CGRP. El CGRP se produce, entre otros lugares, en las fibras nerviosas del nervio trigémino y se libera cuando estas se activan durante un ataque de migraña (véase la Figura 1). El CGRP liberado se une a los receptores de CGRP en las paredes de los vasos sanguíneos en las meninges. Esto conduce a la vasodilatación y, simultáneamente, a la sensibilización de los receptores del dolor en las paredes de los vasos sanguíneos. La pulsación de los vasos sanguíneos dilatados se convierte en el estímulo doloroso, que los pacientes perciben como un dolor migrañoso pulsátil y fuerte que se intensifica con cualquier esfuerzo físico, a menudo incluso al agacharse.
Figura 1: Mediación del dolor migrañoso por el CGRP. Durante un ataque de migraña, el CGRP (1) se libera de las fibras del nervio trigémino, se une al receptor CGRP (2), desencadena la dilatación de los vasos sanguíneos en las meninges (3) y, en última instancia, provoca la sensibilización de los receptores del dolor (4), que responden a la pulsación de los vasos sanguíneos adyacentes con la sensación de dolor migrañoso pulsátil.
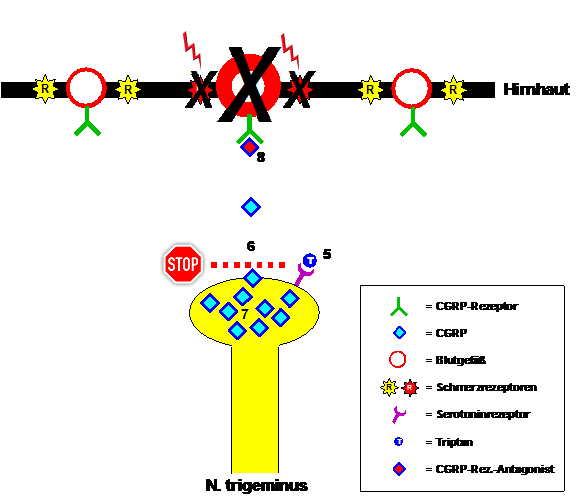
Los triptanes se unen a receptores de serotonina específicos ubicados en las terminaciones de las fibras nerviosas trigéminas e inhiben la liberación de CGRP durante una crisis migrañosa. El CGRP previamente liberado tarda un tiempo en descomponerse, los vasos sanguíneos en contraerse de nuevo y los receptores del dolor en recuperar su (in)sensibilidad normal. Posteriormente, la migraña se interrumpe temporalmente. Esto demuestra que los triptanes, como cualquier otro medicamento, actúan con mayor rapidez y eficacia cuanto antes se toman durante una crisis y cuanto menor sea la liberación de CGRP. Sin embargo, también queda claro que los triptanes no interrumpen las crisis migrañosas. El CGRP continúa produciéndose, pero su liberación se suprime temporalmente. El CGRP se acumula en las fibras nerviosas trigéminas, esperando esencialmente a que los triptanes se metabolicen. La posterior liberación, a veces masiva, de CGRP provoca la reaparición del dolor migrañoso en los pacientes, la llamada cefalea de rebote. Tomar otro triptán suele volver a ser efectivo. Este ciclo se repite hasta que el ataque de migraña finalmente remite, generalmente después de 4 a 72 horas. Como alternativa a los triptanes, hace varios años se probaron medicamentos que no bloqueaban la liberación de CGRP, sino el propio receptor de CGRP. Por lo tanto, el CGRP liberado no encontró diana en los ataques de migraña. Estos antagonistas del receptor de CGRP tuvieron una eficacia similar a la de los triptanes, pero lamentablemente, el uso regular en dosis más altas provocó daño hepático, por lo que nunca llegaron al mercado.
Figura 2: Tratamiento de una crisis migrañosa con triptanes y antagonistas del receptor CGRP. Los triptanes se unen a los receptores de serotonina en las terminaciones nerviosas trigéminas (5) e inhiben así la liberación de CGRP (6). Los síntomas de la migraña mediada por CGRP remiten. El mismo efecto se puede lograr bloqueando el receptor CGRP con un antagonista del receptor CGRP (8). El problema con los triptanes es que, incluso cuando la migraña parece haber terminado, el CGRP continúa produciéndose (7) y se libera una vez que el efecto del triptán desaparece. Esto provoca cefaleas recurrentes.
La introducción de los triptanes supuso sin duda un avance crucial en de las crisis . Hasta la fecha, no se ha logrado un éxito similar en la prevención de la migraña desarrolló migraña. Todos estos medicamentos se utilizaron inicialmente para otras afecciones, por ejemplo, los betabloqueantes para el tratamiento de la hipertensión arterial, y presentan una relación beneficio-riesgo más o menos desfavorable. Se espera que esto cambie en el futuro, y una vez más, el CGRP desempeña un papel decisivo.
Actualmente se están realizando ensayos clínicos en la Clínica del Dolor de Kiel, anticuerpos monoclonales para la prevención de la migraña. Estos anticuerpos destruyen el CGRP, la proteína que se libera durante los ataques de migraña, o se dirigen al receptor del CGRP. Los pacientes son vacunados esencialmente de forma pasiva contra las migrañas. Los anticuerpos se administran por vía subcutánea una vez al mes. Los resultados iniciales del estudio son prometedores: las sustancias son significativamente más eficaces que un placebo y, hasta el momento, han sido bien toleradas. Sin embargo, lo que resulta especialmente alentador para el futuro es que un pequeño grupo de pacientes en los ensayos de fase II publicados logró erradicar por completo los ataques de migraña. Queda por ver si estos resultados se confirmarán y, aún más importante, si los efectos se mantendrán.
Figura 3: Objetivo de los anticuerpos monoclonales para la profilaxis de la migraña. Los anticuerpos se inyectan por vía subcutánea una vez al mes y posteriormente destruyen el CGRP (9) liberado durante las crisis de migraña o el receptor del CGRP (10). En teoría, esto debería evitar que las crisis de migraña se vuelvan indoloras gracias a la eliminación de los efectos del CGRP.
Dr. Axel Heinze, Dra. Katja Heinze-Kuhn, Prof. Dr. Hartmut Göbel, Clínica del dolor de Kiel
Adenda: Muchos lectores han preguntado sobre la participación en el estudio. El proyecto tiene criterios específicos de participación, que debemos revisar individualmente. Se trata de un estudio internacional. Para garantizar la comparabilidad global de los resultados, cada centro solo puede seleccionar un número limitado de participantes. Esto generalmente requiere períodos de tratamiento más largos en nuestra atención ambulatoria.










Estoy de acuerdo, yo también he sufrido migrañas durante muchos años y simplemente no se me quitan. A veces ya nada me ayuda e incluso tengo que llamar a urgencias. Me gustaría mucho vacunarme, con la esperanza de que finalmente desaparezcan.
He sufrido migrañas desde los 18 años. Ahora tengo 59 y he probado muchísimas cosas, aferrándome a un clavo ardiendo. Todos los intentos fallidos me han desanimado bastante. Actualmente, estoy en tratamiento con bótox. Esto al menos ha reducido mis días de dolor de 15 a 20 al mes a un promedio de 12 a 15. Es un pequeño alivio. Empeora mucho cuando se me acaban mis 10 triptanes al mes y tengo que soportar el dolor el resto del mes. A veces siento que simplemente estoy luchando por mi vida.
Una vacuna contra la migraña, que también ha mencionado mi neurólogo, sería fantástica y ofrecería a muchas personas la oportunidad de una mejor calidad de vida.
Si se realizan más estudios en Alemania y se necesitan participantes... estaría encantada de participar.
Yo también he sufrido migrañas durante más de 30 años. A veces con aura, pero la mayoría de las veces sin ella. Es insoportable y te lleva a la depresión. No puedes planificar nada bien y es difícil seguir adelante en el trabajo. Aparecen de forma impredecible. No puedes lidiar con el estrés diario por eso. Solo encuentras comprensión entre quienes te entienden. Yo también me ofrecería a vacunarme para que la vida finalmente volviera a ser más digna de ser vivida.
¡También me ofrecería como sujeto de prueba para este estudio!
Desde que cambié de médico, he estado sufriendo ataques mucho más frecuentes y me han diagnosticado migraña vertiginosa. Incluso un día menos sin migraña es un día ganado. Mi mayor y más ferviente deseo también se cumpliría.
Yo también he sufrido migrañas durante 40 años, y la frecuencia aumenta año tras año, unas 20 veces al mes. Uno simplemente acepta el dolor con impotencia; familiares, amigos y compañeros sufren con uno.
Cuando vi el informe sobre Visite, casi lloré de esperanza por un futuro sin dolor. Como muchos aquí, me habría
inscrito inmediatamente como sujeto de prueba. ¿
Aún son posibles los milagros?
Participaría en el estudio inmediatamente...Tengo 30 días de dolor al mes -.-
Me encantaría participar en este estudio.
He tenido migrañas desde la infancia. Todas las terapias que he probado han sido ineficaces. Mis migrañas son muy intensas porque ni siquiera los medicamentos me ayudan. A menudo me quedo en la cama sintiéndome desanimada, y todos los miembros de mi familia sufren por ello. ¡Quizás este tratamiento sea un alivio para mí y mi familia! ¡
Saludos desde Fráncfort!
¡Qué envidia me dan tus comentarios! o.0 Me diagnosticaron migrañas a los 5 o 6 años, y las tengo hasta 25 días al mes... Tengo muchas ganas de tomar la medicación y haría lo que fuera por aliviarme... Solo estoy posponiendo la cirugía con las sondas por la medicación... ¡Pero 5 veces al mes es casi un buen resultado! oO
Llevo 38 años sufriendo migrañas. He vivido con ellas más tiempo que sin ellas. Ni siquiera puedo empezar a enumerar todo lo que he intentado, aferrándome a cualquier clavo ardiendo. Todo fue en vano. Odio cómo las migrañas controlan mi/nuestra vida. Al final, siempre tengo que recurrir a triptanes solo para poder ir a trabajar y participar en la vida, aunque sea un poco. La vacuna, me cuesta creerlo, sería el mejor regalo para mí después de todo este tiempo.
Me uno a los comentarios de quienes ya han comentado. Tras décadas de dolor e innumerables terapias, este tratamiento/vacuna sería una liberación. Todos lo anhelamos y necesitamos un tratamiento que nos devuelva la calidad de vida. Sufrimos día a día, semana tras semana, y cada minuto de nuestras vidas se ve ensombrecido por las migrañas. Nuestra mente, alma y cuerpo sufren. Todos merecemos una medalla por los logros que alcanzamos a pesar del dolor. Y eso incluye a quienes investigan las migrañas en nuestro nombre. Gracias.
Yo también estaría allí, desde que tenía 14 años, y como dije, nadie se cree cuánto afecta la vida cotidiana.
No solo sufre el paciente, sino también sus hijos, parejas, colegas; nadie lo tiene en cuenta.
Pagaría la vacuna inmediatamente, ya que he tenido migrañas con aura durante 35 años y desde la menopausia hace aproximadamente un año, he estado experimentando ataques con mucha más frecuencia cada mes que antes.
Me uniría sin pensarlo dos veces. Es inimaginable volver a estar libre de migrañas después de años sufriéndolas. Simplemente vivir la vida y disfrutar del día.
¿Más de 350 días al año sin dolor? ¡Parece demasiado bueno para ser verdad!
¡Eso sería un sueño hecho realidad! Después de casi 30 años y 4 o 5 migrañas al mes, ¡por fin sin dolor! Estaría lista para participar en el estudio de inmediato.
Sin dolor, qué hermosa palabra..
He sufrido migrañas severas desde los 17 años. Ahora tengo 56 y acabo de tener tres días seguidos de migrañas. Cada tres meses, recibo 18 pastillas de Maxalt para la migraña y cuatro inyecciones de Imigran, lo que me hace la vida más llevadera. Me encantaría librarme por fin de mis insoportables ataques ofreciéndome como voluntario como sujeto de prueba.
Vivir sin dolor y simplemente disfrutar de la vida de nuevo: ese sería mi sueño.
Estimados médicos,
la idea de tener la posibilidad de sentir menos dolor después de unos 60 años es casi idílica. Como muchos otros, me ofrecería de inmediato como sujeto de prueba. Quizás algún día funcione. Les deseo
lo mejor a todos nuestros pacientes,
Gunnar Thiem.
Eso suena a cuento de hadas, sería revolucionario: una vacuna al mes y todo iría bien… Yo también me vacunaría cada semana, ¡lo principal es no tener más miedo a una migraña!
Poder volver a disfrutar de la vida, no tener que sentirme culpable con mis compañeros, etcétera… ¡Me encantaría estar allí!
¡Yo también me ofrecería como candidata voluntaria de inmediato! He tenido migrañas desde que tengo memoria, y parece que cada vez soy más sensible, o mejor dicho, ¡las migrañas son cada vez más frecuentes, aparentemente sin motivo alguno! He probado todo tipo de preventivos para la migraña y los dejé todos porque nada me ayudó. Entonces, ¿cómo se puede participar en el estudio? Los comentarios empiezan en marzo de 2015, ¿verdad? Hoy, cuando encontré esta página porque sufro otra migraña, ¡era 19 de septiembre de 2016!
¡Entro de inmediato! Una vida sin dolor suena demasiado buena para ser verdad..
También estoy muy interesado en participar como sujeto de prueba y escapar del círculo vicioso
Estimado Prof. Dr. Hartmut Göbel, queridos Dres. Axel Heinze y Katja Heinze-Kuhn,
Me hago eco de las numerosas esperanzas expresadas por los comentaristas. ¿Puedo ofrecer una sugerencia con respecto a sus interesantes e informativas observaciones? El artículo menciona, entre otras cosas, los resultados de los estudios de Fase II publicados. Me interesaría mucho el cronograma propuesto para la planificación posterior (Fase III, fecha de finalización del expediente reglamentario y fecha de aprobación prevista).
En mi experiencia, la esperanza juega un papel importante en el tratamiento de la migraña. Por ejemplo, incluso el grupo de prueba que recibió solo una inyección de placebo mostró mejoría. Tengo 59 años y tomo un promedio de 8 a 10 triptanes al mes. Dado que estos medicamentos son menos comunes después de los 65, naturalmente ya estoy pensando en lo que sucederá dentro de unos años. Actualmente, no tengo una alternativa real a los triptanes. Esto hace que la idea de no poder tomarlos dentro de unos años sea angustiante. Por lo tanto, el cronograma para la planificación futura me interesa mucho (y creo que hablo por muchos de los que comentan aquí). Quién sabe, quizás la mera perspectiva de ayuda, aunque sea en un futuro lejano, ya mejore la situación hoy. No puedo descartarlo. Después de todo, "la esperanza es lo último que se pierde".
Un cordial saludo y mucho éxito!
Ayer vi el programa "Visite" de NDR y vi que ya existe una vacuna contra las migrañas. Me vacunaría de inmediato. Desde la menopausia, que fue muy difícil, sufro migrañas casi a diario. A veces son leves, a veces intensas, pero siempre están ahí. Mis fuerzas están menguando poco a poco y mi calidad de vida está tan limitada que a veces simplemente no quiero seguir adelante. Tengo 56 años y me pregunto cómo seguirá todo. Si existiera un medicamento así, sería simplemente maravilloso. Es una pena que nosotros, como ciudadanos de a pie, siempre nos enteremos de estas cosas demasiado tarde. Sería un sueño volver a liberarme del dolor y la debilidad. Voy a ser abuela por primera vez y me entristece mucho no tener la salud suficiente para ello
Estimado profesor Göbel:
Les deseo a usted y a los demás médicos participantes mucho éxito. Sería una revolución en el tratamiento de la migraña. Ya lo espero con ilusión.
Muchos saludos cálidos,
S. Ritter
Es increíble cuánta gente experimenta lo mismo, ¡y sin embargo, casi nunca conoces gente con ideas afines en la vida diaria! Después de 30 años de migrañas y todo tipo de tratamientos y medicamentos que nunca ayudaron, ¡este estudio me da una esperanza increíble! Llevo nueve meses con un niño pequeño y, como pueden imaginar, un niño y las migrañas son la peor combinación imaginable. ¡Espero que algún día ya no tenga que temer a los ataques y pueda disfrutar de la vida como lo hacen las personas sin dolor!
Llevo años sufriendo migrañas y tolero muy mal las pastillas. Nuestras dos hijas también las padecen. Siempre tengo miedo de tomarlas porque me dan náuseas y me baja la presión arterial. Me encantaría participar como sujeto de prueba.
Me trataron en la Clínica del Dolor de Kiel el pasado septiembre de 2015. ¡Tengo migrañas crónicas! Vivir con esto es muy difícil, tanto en el trabajo como en mi vida personal. ¡Haría lo que fuera por estar relativamente sano! Participaría como sujeto de prueba de inmediato...
Una vida sin dolor, simplemente maravillosa.
¡Qué maravilloso sería tener una mente "normal", poder dormir plácidamente y simplemente disfrutar cada día... todos los días! ¡
Estén atentos!
Llevo padeciendo migrañas unos 26 años y con gusto me ofrecería como sujeto de prueba. ¡Una vida sin migrañas! Inimaginable, brillante, maravilloso….
¡Me uniría sin pensarlo! Media semana con un dolor insoportable, 52 semanas al año... ¡nadie lo soporta! ¡Por fin libre!
He sufrido migrañas desde la infancia, con náuseas y vómitos cada vez; es una pesadilla, y llevo casi 30 años así. Llevo unos años tomando citalopram para los ataques de pánico. Me da miedo probar triptanes por las posibles interacciones. Otros medicamentos no me ayudan. Eso significa que puedo arreglármelas sin medicación siempre. Tengo un ataque una o dos veces al mes, y luego simplemente me quedo en la cama vomitando. Así que una vida sin migrañas sería un sueño, mi mayor deseo.
¡Eso sería una bendición!
Llevo 50 años sufriendo migrañas, y hace 10 años también desarrollé depresión. Me ofrecería de inmediato como sujeto de prueba para recuperar una calidad de vida normal. ¡Este invento sería una bendición!
Después de unos 28 años con migrañas y de haber probado todos los medicamentos preventivos, me encantaría vacunarme una vez al mes y librarme de las migrañas. Espero que pronto sea un método accesible para todos.
Me diagnosticaron migrañas crónicas.
Me encantaría participar en un estudio de inmediato.
Increíble, tantos comentarios, casi todos los cuales podría haber escrito yo mismo. Tengo 42 años y he tenido migrañas desde que tengo memoria. Me las arreglo con betabloqueantes, y para los ataques (actualmente dos a la semana), tomo Allegro. Mi calidad de vida y mi disfrute de la vida disminuyen año tras año; la idea de un alivio mediante una vacuna suena demasiado buena para ser verdad. Cuando ya has probado todos los tratamientos para la migraña, es difícil esperar volver a llevar una vida sin preocupaciones. Vivo al sur de Múnich y me ofrecería como sujeto de prueba inmediatamente.
Profesor Göbel, es maravilloso que haya médicos como usted que sigan investigando y comprendiendo el verdadero significado del dolor migrañoso. ¡Gracias! Yo también estuve en su clínica en 2010 y me fue mucho mejor con los nuevos medicamentos recetados; tuve menos migrañas y menos dolor. Tuve una calidad de vida casi normal. Ahora los ataques están volviendo a ser más frecuentes. Tuve tres días y una noche de dolor insoportable, y los supositorios de Novalgin y Maxalt no fueron efectivos. Sería maravilloso que la vacuna funcionara.
Desde entonces, me han diagnosticado una discapacidad del 50%, lo cual podría ser información importante para otros pacientes con migraña.
Estaría disponible de inmediato. Los efectos secundarios, etc., no importarían, porque no pueden ser tan graves como tener dolores de cabeza y migrañas casi las 24 horas del día, los 7 días de la semana
También me gustaría mucho ser voluntaria como sujeto de prueba. He sufrido migrañas durante 25 años y he probado muchos tratamientos sin mucho éxito. Por miedo a no poder cuidar de mi hija y transmitirle esta terrible enfermedad, no he podido tener hijos. A veces, la enfermedad me tiene tan agarrada que ya no encuentro que mi vida merezca la pena.
Buenos días, profesor Göbel.
Sufro de migrañas desde los 10 años, es decir, desde hace 45.
Dado que estaré en su clínica a partir del 2 de junio, ¡me encantaría participar como sujeto de prueba!
¡Qué maravilloso sería!
Sufro de dolores de cabeza a diario y tengo migrañas intensas cada 3-5 días.
Tengo miedo de contagiarles esta aflicción a mis hijos y actualmente no tengo hijos.
Les deseo a todos mucha esperanza y un tiempo sin dolor.
Porque la esperanza es lo último que muere.
He sufrido migrañas durante 30 años, generalmente entre 12 y 19 días al mes. Si esta vacuna realmente me ayuda y me la pongo, un sueño que he tenido durante mucho tiempo se hará realidad y mi sufrimiento terminará. Eso sería un verdadero avance en la medicina, uno que muchas personas con migraña seguramente han estado anhelando.
Para poder vivir finalmente sin dolor, me pondría a disposición de inmediato
Llevo 15 años sufriendo migrañas, al principio solo durante la menstruación, luego el clima se convirtió en un desencadenante, y ahora tengo migraña casi constantemente. Lo probaría de inmediato para librarme de este dolor por fin; mi calidad de vida está por los suelos.
Llevo 30 años sufriendo migrañas. Siempre he tomado Cafergot. ¡Es perfecto para mí! Varios triptanes no me han ayudado. Nunca he tenido efectos secundarios con la ergotamina. Mi médico de cabecera en Austria ya no puede recetarme ergotamina. Estoy muy desesperada porque Cafergot es la única solución. Ahora tomo Eumitan, que tampoco me ayuda. Necesito tres pastillas para aliviarme, y luego vuelve. Con Cafergot, solo necesito medio supositorio. Por favor, ¿quién puede ayudarme?
Llevo 35 años con migrañas, con hasta 15 ataques al mes. Este informe me ha dado esperanza. Con gusto participaría en un estudio de este tipo.
He sufrido migrañas con aura desde los 10 años. Tengo hasta 20 ataques al mes. Hace cuatro años, me operé un foramen oval permeable (FOP) y tomo Plavix. Desde que tomo Plavix, ya no tengo aura. Sin embargo, actualmente tengo de dos a tres ataques de migraña sin aura a la semana. Tomo Allegro. Me temo que ya no podré tomar Plavix. Entonces no podría trabajar (en la computadora) porque sufro alteraciones visuales y otros síntomas (dificultades para hablar) hasta 20 veces al día.
Una vacuna sería maravillosa. Poder lidiar con niveles normales de estrés. Un sueño hecho realidad.
Me ofrecería como voluntario como sujeto de prueba.
Padezco migrañas desde los 15 años y me interesaría mucho participar y seguir el progreso de este estudio. Vivo en Berlín.
Estimado profesor Göbel:
Me alegra mucho leer sobre su compromiso con los pacientes con migraña.
Yo (52) llevo 46 años sufriendo migrañas y tengo hasta 20 ataques al mes. ¡Disfruto muchísimo de la vida!
Creo que solo mi hija (15 años) me mantiene en pie, y me siento increíblemente culpable con ella porque le transmití las migrañas. ¡Su primer ataque fue cuando tenía 4 años!
Lamentablemente, Austria es un país en desarrollo en lo que respecta a las migrañas. Si bien hay una clínica para el dolor de cabeza en el Hospital General de Viena (AKH),
es imposible conseguir cita (¡el tiempo de espera es de dos años!).
Personalmente tomo Relpax 40 mg, pero no puedo tomar más de 10 comprimidos al mes.
Su informe “Vacunación CGRP contra la migraña” es maravilloso y da esperanza; quizá ya no para mí,
pero mi hija (15) tal vez pueda mejorar su vida a través de él.
Os deseo todo lo mejor
y os envío un cálido saludo desde Viena.
Todos aquellos que incitan a la ira contra la industria farmacéutica (y eso sucede muy a menudo) deberían experimentar la esperanza que se siente cuando se tienen migrañas casi a diario y solo se pueden tomar triptanes durante 10 días. Actualmente estoy en un descanso de triptanes y estoy pasando un infierno. La perspectiva de alivio, aunque solo sea dentro de unos años, es simplemente maravillosa. ¡Gracias a todos los que trabajan en este medicamento!
Estimado profesor Göbel,
tras más de 30 años de migrañas, su informe me da la esperanza de que pronto podré librarme de ellas. Liberarme de estos ataques de migraña que han dominado mi vida —y la de millones de personas— durante tanto tiempo. Lo nominaría al Premio Nobel de Medicina. :-)) ¡Muchísimas gracias por sus años de dedicación!
Hasta ahora, solo las mujeres se han quejado de su sufrimiento, pero también afecta a los hombres.
Llevo 39 años sufriendo migrañas. Soy autónomo y trabajo constantemente, así que el domingo es mi único día libre. Los
domingos, suelo quedarme en cama con los ataques de dolor. Para los ataques entre semana, incluso tengo una cama en mi empresa donde refugiarme. Disfruto mucho de la vida, así que me gustaría ser voluntario como sujeto de prueba.
Estimado profesor Göbel:
Estuve en su clínica en enero/febrero de 2015 y ya me siento mucho mejor. Para
librarme definitivamente de mis migrañas, me encantaría ofrecerme como voluntario como sujeto de prueba.
He sufrido migrañas severas desde la infancia y me ofrecería inmediatamente como voluntario para este estudio…
Acabo de volver de casa con mi familia y también estábamos hablando de esto... Llevo más de 15 años probándolo todo... Ahora tengo 37 años y llevo meses sufriendo ataques de pánico antes del siguiente. No sé cómo he podido sobrevivir sin mi milagroso sumatriptán. Si solo necesito 4 o 5 en 72 horas, se considera un ataque "bueno". Haría casi cualquier cosa por curarme. ¡Y hasta me ofrecería como voluntario para participar en el experimento! ¡
Sería mi sueño hecho realidad!
Tengo 41 años y he tenido migrañas desde la infancia. Por desgracia, los ataques de pánico empezaron hace cinco años, y ahora también tengo depresión. Como también sufro de asma, no puedo usar betabloqueantes para prevenirlos. Incluso me ofrecería como conejillo de indias sin pensarlo dos veces.
¡Eso sería revolucionario! Llevo 65 años sufriendo migrañas. Participaría en un estudio de inmediato.
Hola, participaría en el estudio de inmediato. Llevo 53 años sufriendo migrañas y son especialmente frecuentes actualmente. Saludos cordiales, Charlotte Maslonka
Si esto funciona a largo plazo, sería una bendición para todos los que sufren de migraña…
Ya he probado muchísimas cosas, desde medicina convencional hasta métodos de curación alternativos,
todo sin éxito… solo que mi bolsillo está bastante más ligero.
Participaría en un estudio de inmediato… Llevo 13 años sufriendo migrañas, casi a diario.
¡Sería fantástico! ¡Una bendición para quienes sufren de migrañas y ven afectada su calidad de vida!
Después de 45 años con migrañas, y actualmente con entre 13 y 16 días al mes, ¡me encantaría usarlo!
¿Una vida sin migrañas? ¡Eso supera mi imaginación! ¡El paraíso terrenal!
Esto sería una auténtica revolución. Me encantaría participar en este estudio. ¡Llevo más de 35 años sufriendo!
Eso sería realmente un sueño hecho realidad, después de 60 años de probar todo tipo de medicamentos...
Por favor, manténganos informados sobre este método, gracias.
Estimado profesor Göbel:
Sería maravilloso. Sufro de migrañas crónicas. También me ofrecería como sujeto de prueba inmediatamente.
Espero sinceramente que este medicamento tenga éxito para quienes sufren migrañas, ¡como todos deseamos!
Demasiado bueno para ser verdad… Me pondría a su disposición de inmediato…
Después de 54 años de migrañas, ¡esto fue como ganar el premio gordo!
Profesor Göbel,
fue maravilloso leer eso. Espero que no haya muchos trámites burocráticos que superar para que el tratamiento de inyección pueda implementarse lo antes posible. Como antiguo paciente de su clínica, me ofrezco como sujeto de prueba. El bótox casi no me ha producido ningún alivio.
Me ofrecería como voluntario para las pruebas inmediatamente. Después de 42 años de migrañas, estoy muy agotado
Estaría disponible de inmediato. Sería un sueño hecho realidad para mí volver a estar libre de dolor.
¡Me uniría de inmediato! ¡Un sueño hecho realidad... por fin vivir sin dolor!
43 años de infierno en mi cabeza y, por lo tanto, en mi vida. Me encantaría participar en el estudio.
Por fin sin dolor, sería un regalo maravilloso, ¡lo probaría inmediatamente!
¡Eso merecía un Premio Nobel!
Oh,
eso sería un sueño,
no más migrañas :-)
¡Eso sería maravilloso! ¡Lo probaría ahora mismo!
Si esto realmente funcionara y uno pudiera eliminar o mantener el dolor, sería revolucionario. Creo que cualquier persona con migraña se ofrecería voluntariamente de inmediato como sujeto de prueba, incluyéndome a mí.
Una revolución en el tratamiento del dolor migrañoso. Estaré disponible de inmediato.
¡¡¡Eso sería un milagro después de 37 años de migrañas!!!
¡Eso sería fantástico!
Un sueño se haría realidad