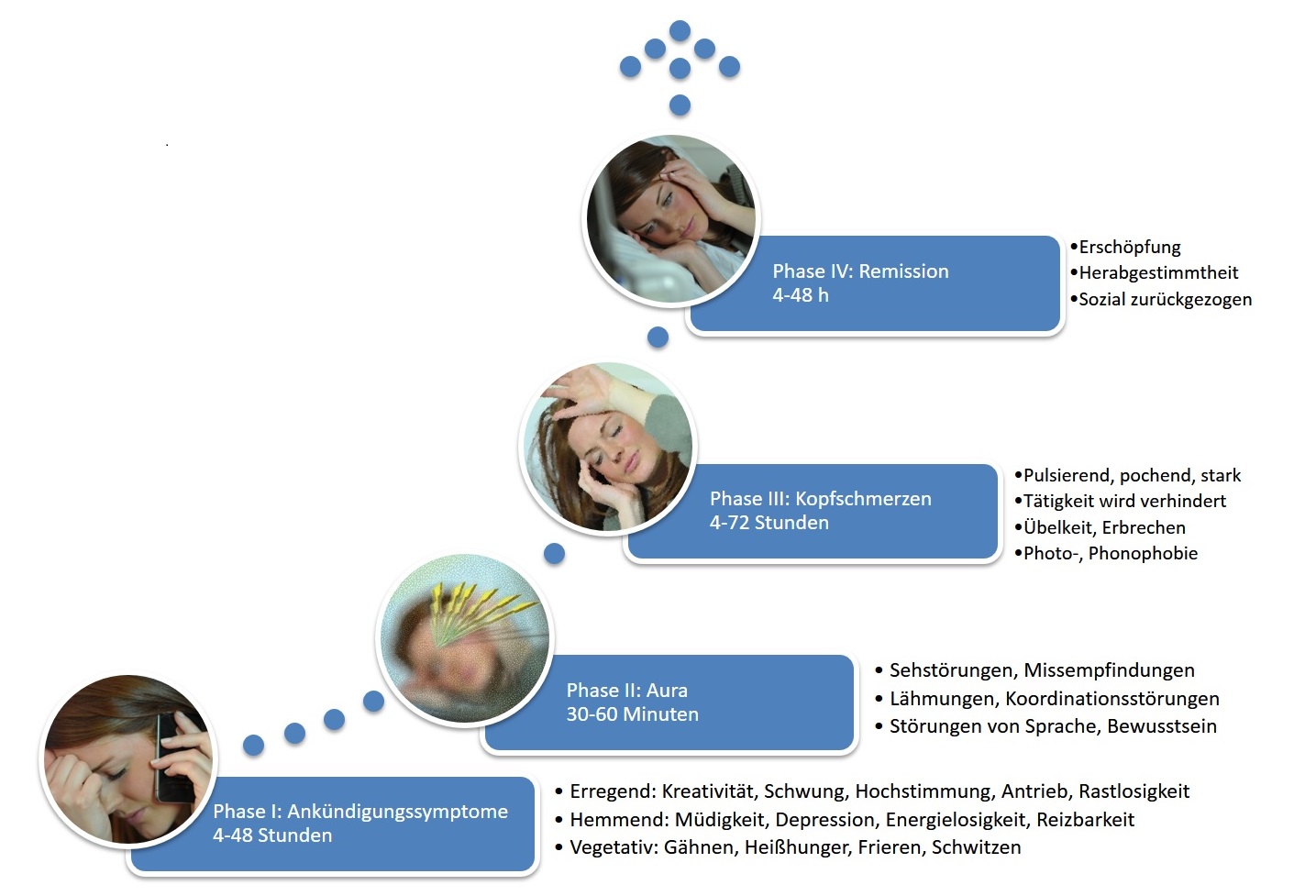
L'une des particularités des crises de migraine, du point de vue de celui qui en souffre, est qu'elles surviennent toujours aux moments les plus inopportuns. Bien que l'évolution individuelle d'une migraine soit imprévisible, elle suit certains schémas : une migraine se termine en 72 heures maximum. Cette constante biologique se reflète également dans les critères diagnostiques de la migraine (la classification des céphalées de la Société internationale des céphalées [IHS]) : un critère essentiel est une durée des crises non traitées comprise entre 4 et 72 heures.
Malheureusement, il existe une exception à cette règle : l’état de mal migraineux. Ce terme désigne les crises de migraine qui durent plus de 72 heures, quelle qu’en soit la cause. L’état de mal migraineux est répertorié par l’IHS comme une complication de la migraine.
Si l'on demande aux patients s'ils ont déjà souffert de crises de migraine aussi longues, la majorité le confirmera. Pour la plupart des personnes migraineuses, il s'agira d'une exception. Cependant, pour certaines, ces crises longues, invalidantes et épuisantes sont la norme. Trois scénarios sont particulièrement typiques :
- État de mal migraineux associé aux menstruations :
Les fluctuations hormonales liées aux règles constituent un facteur déclenchant fréquent des crises de migraine prolongées. Après deux à trois jours de migraine, plus ou moins soulagée, les maux de tête s’atténuent. La femme semble avoir surmonté la crise, mais après une courte accalmie de quelques heures, la migraine réapparaît de l’autre côté de la tête et dure à nouveau aussi longtemps. - Crise de migraine résistante au traitement :
De nombreux patients ont accès à des médicaments efficaces contre la migraine, sur lesquels ils peuvent généralement compter même lors de crises sévères. Cependant, il arrive que cette approche, pourtant efficace, échoue. La première dose de triptans ne procure aucun soulagement, et une seconde, prise malgré soi, reste sans effet. On se tourne alors vers les analgésiques, qui n’ont jamais vraiment été efficaces, et qui, sans surprise, ne font aucun effet cette fois-ci. Il ne reste plus qu’à rester au lit et à espérer que la migraine finisse par passer d’elle-même. Mais cette crise-ci ne disparaît pas au bout de trois jours. - État de mal migraineux dû à une surconsommation médicamenteuse :
dans ce cas, la situation est initialement inversée. La migraine peut être efficacement stoppée par un médicament, généralement un triptan, mais seulement en apparence. Lorsque la concentration du triptan diminue, la migraine réapparaît après 12 à 24 heures, un phénomène connu sous le nom de céphalée de rebond. Inévitablement, le triptan est repris (une fois par période de 24 heures est autorisée selon les recommandations posologiques), et il fonctionne à nouveau : la douleur migraineuse s’atténue. Mais cette fois, l’effet est de courte durée. Les heures et les jours suivants sont alors caractérisés par une migraine fluctuante. Si des doses répétées d’antalgiques et de triptans peuvent apporter un soulagement temporaire, l’effet devient progressivement plus faible et plus court. Le soulagement complet de la douleur n’est plus possible ; seuls les pics de douleur peuvent être atténués. La douleur se manifeste de plus en plus de façon imprévisible, les périodes sans douleur se raréfient, elle survient souvent tôt le matin, réveillant la personne en sursaut, la résistance aux migraines diminue, l'humeur se détériore, la douleur s'intensifie, l'irritabilité, la tension et la léthargie s'aggravent, et la motivation et les performances chutent progressivement. Finalement, arrive le moment où plus rien ne soulage. Et une fois de plus, il ne reste que le lit et l'espoir que la migraine finisse par passer d'elle-même. Mais même cette crise ne disparaît pas au bout de trois jours ; l'épuisement, le désespoir et la résignation s'accentuent.
Traitement de l'état de mal migraineux
Selon le type d'état de mal migraineux, différentes options de traitement sont disponibles.
prévention
L'état de mal migraineux associé aux règles est un événement prévisible, ce qui permet d'appliquer des mesures préventives ciblées. En l'absence de migraine avec aura, la chute hormonale qui déclenche cette crise peut être contrée par un traitement hormonal. Cette solution est plus simple pour les femmes utilisant déjà une contraception hormonale combinée œstrogène-progestatif. Au lieu d'interrompre la pilule pendant sept jours toutes les trois semaines, elle peut être prise en continu sur un cycle de 21 jours (3 x 21 jours) ou sur un cycle de 21 jours (6 x 21 jours). Ainsi, les règles, et donc la migraine associée aux règles, ne surviennent que tous les trois ou six mois, respectivement. Une autre approche, sans hormones, consiste à prendre préventivement un triptan à longue durée d'action, comme le naratriptan ou le frovatriptan, ou le naproxène, un analgésique à longue durée d'action, deux fois par jour pendant une semaine. Le traitement débute deux jours avant la date prévue de l'état de mal migraineux associé aux règles. Cette approche ne peut être utilisée que s'il y a peu de maux de tête nécessitant un traitement pendant le reste du cycle, minimisant ainsi le risque de développer une céphalée par surconsommation médicamenteuse.
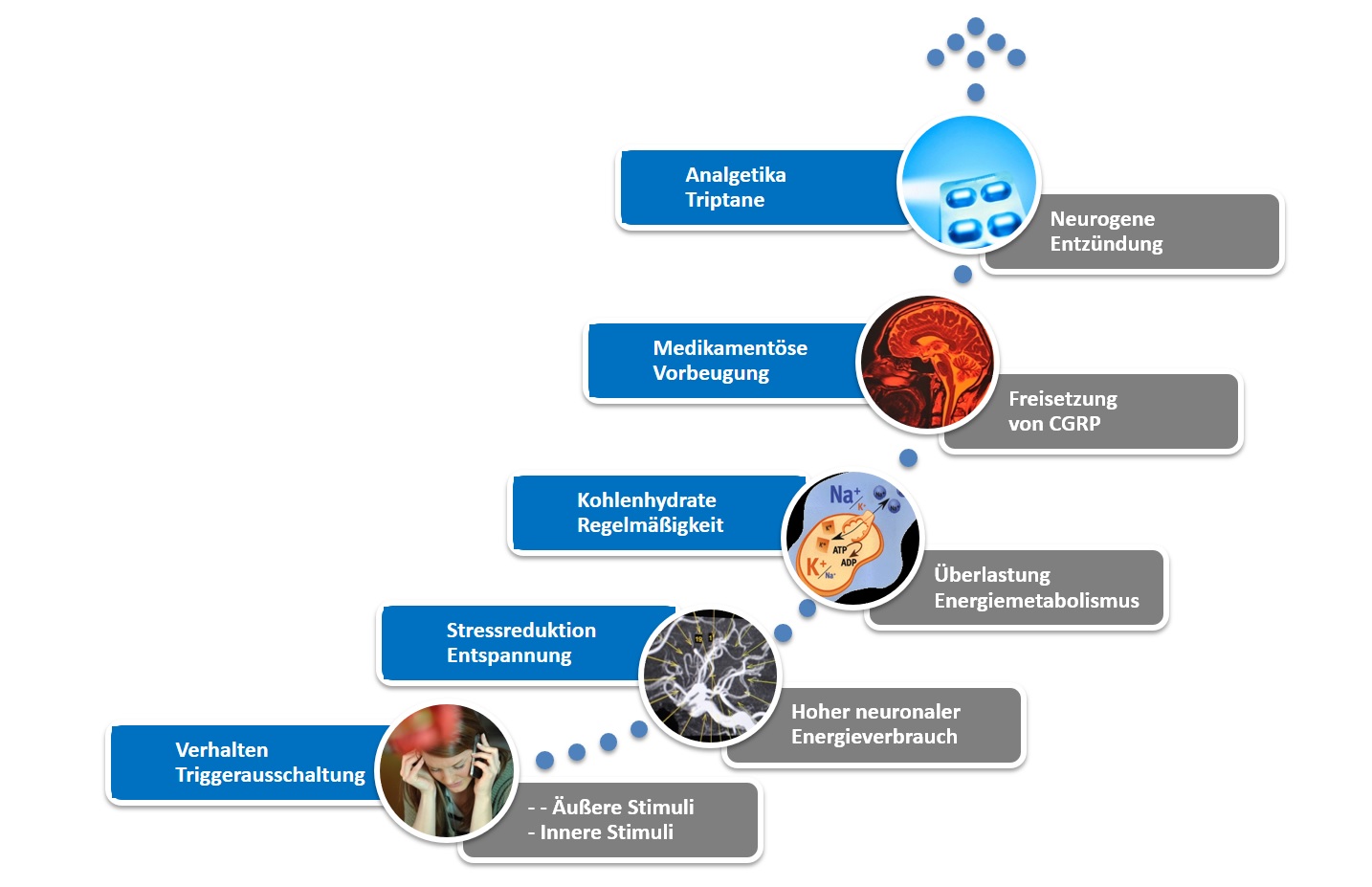
Si l'état de mal migraineux survient indépendamment du cycle menstruel, toutes les options pharmacologiques et non pharmacologiques classiques de prévention de la migraine sont généralement appropriées. L'objectif de la prévention de la migraine est non seulement de réduire la fréquence et l'intensité des crises, mais aussi, et surtout, d'en réduire la durée.
Une autre option pour prévenir l'état de mal migraineux est la prévention primaire des céphalées récurrentes. En particulier, lorsque les triptans sont administrés seuls, des céphalées récurrentes surviennent dans 25 à 50 % des crises, selon le médicament. Ce taux peut être réduit par la prise concomitante de naproxène, un analgésique anti-inflammatoire à longue durée d'action, et de triptan à durée d'action relativement courte, dès le début de la crise migraineuse.
Traitement aigu
Les mesures préventives arrivent trop tard une fois la crise de migraine installée. L'expérience montre que la prise de triptans et/ou d'antalgiques pendant une crise de migraine diminue de jour en jour et que, loin de soulager la migraine, ces médicaments ne font que prolonger la crise. C'est pourquoi il est généralement recommandé d'éviter les antalgiques et les triptans à partir du quatrième jour de la migraine. Même si cela paraît improbable, le moyen le plus rapide de sortir d'une crise de migraine est d'arrêter la prise de tout médicament contre la crise, comme les antalgiques ou les triptans, pris auparavant. Les antiémétiques sont plus efficaces. Le dimenhydrinate, médicament en vente libre commercialisé notamment sous le nom de Vomex® A , présente désormais l'avantage, par rapport au métoclopramide (MCP), d'un léger effet sédatif supplémentaire. Cet effet sédatif peut également être obtenu avec des neuroleptiques légers comme la prométhazine ou la melpérone, et avec des antidépresseurs tricycliques tels que l'amitriptyline, la doxépine ou la trimipramine. Dans des cas exceptionnels, un tranquillisant comme le diazépam peut être envisagé ; cependant, son utilisation doit être très modérée en raison du risque de dépendance. Toutes ces substances nécessitent une prescription médicale. L'objectif final est de permettre à la personne atteinte de se détacher de la douleur par un effet de distanciation, sans avoir recours à un analgésique ou à un triptan. La fatigue et le repos au lit font partie intégrante du processus. Il est évident que la capacité de travailler n'est pas atteinte durant cette phase. La prise de triptans ou d'analgésiques dans ce contexte, dans le but de retrouver rapidement une activité professionnelle, conduit à une surconsommation de médicaments et n'est pas une solution durable.
Une autre approche thérapeutique consiste à bloquer l'inflammation des vaisseaux sanguins des méninges, à l'origine de la migraine, par l'administration de prednisolone ou d'autres corticoïdes, éliminant ainsi la cause biologique de la douleur. En cas d'urgence, la cortisone est généralement administrée par voie intraveineuse, ce qui présente l'avantage d'une action relativement rapide tout en évitant l'absorption par le système digestif. Cependant, chez de nombreux patients, l'auto-administration de 50 à 100 mg de prednisolone sous forme de comprimé permet également d'obtenir une amélioration dans un délai acceptable. Si nécessaire, la dose du matin peut être répétée pendant deux ou trois jours jusqu'à disparition complète de l'inflammation. La prednisolone est un médicament délivré uniquement sur ordonnance.
Toutefois, une consultation et un examen individuels sont toujours nécessaires. Il convient d'analyser l'évolution et le schéma précis des crises. Les mesures préventives doivent être optimisées. Celles-ci comprennent des modifications comportementales et, si besoin, un traitement médicamenteux. Ce dernier n'est généralement efficace et bien toléré que s'il est utilisé correctement. Là encore, le savoir est le meilleur remède.
Dr Katja Heinze-Kuhn, Dr Axel Heinze, Prof. Dr Hartmut Göbel,
Clinique de la douleur de médecine neurologique et comportementale de Kiel











Souffrant moi-même de cette affection, je n'aurais pas pu mieux décrire les migraines chroniques pendant les règles, ni même celles liées à une surconsommation de médicaments. C'est exactement comme ça que je les vis. Ce qui me surprend, en revanche, c'est que lorsque je décris précisément mes crises de douleur aux neurologues et aux spécialistes de la douleur, j'ai toujours l'impression qu'ils ne comprennent pas. Je reste avec le sentiment que ma douleur est différente de celle des autres personnes qui en souffrent.
Je trouve également regrettable qu'il faille se renseigner soi-même sur de nombreuses thérapies (y compris celles décrites dans cet article) et ensuite convaincre son médecin de les essayer. À mon avis, ce devrait être l'inverse.
Je souffre de migraines chroniques, qui m'affectent actuellement jusqu'à 20 jours par mois, et je prends habituellement beaucoup plus de 10 triptans.
Bonjour,
depuis près d'un an, je souffre presque exclusivement d'auras sans maux de tête, accompagnées de troubles de l'élocution et d'une hémiplégie (faiblesse d'un côté de la tête) qui alterne constamment, comme par à-coups. J'ai aussi des fourmillements, principalement au visage. Ces auras durent régulièrement au moins une semaine ! Heureusement, tout disparaît ensuite. Il m'est même arrivé d'avoir cette alternance pendant trois semaines d'affilée, accompagnée de douleurs intenses. En général, je ressens aussi une sensation de pression sur la tête, comme si j'avais une casquette, vers la fin de la semaine. J'ai passé deux IRM, et mon liquide céphalo-rachidien ainsi que mon EEG de longue durée sont normaux. Je voulais simplement préciser qu'il existe aussi des auras prolongées, comme la mienne, et qu'une aura aussi longue ne signifie pas forcément un AVC migraineux, comme illustré sur le schéma. Je serais extrêmement reconnaissante de tout avis médical. Je suis très désespérée et incapable de travailler.
J'ai récemment vécu une expérience similaire avec des migraines récurrentes pendant cinq jours. J'ai pris quatre doses de 25 mg de sumatriptan (suppositoires), ce qui m'a soulagée. En temps normal, je prends très rarement des triptans et je parviens souvent à bien contrôler mes migraines avec des douches alternant chaud et froid pendant 10 minutes.
Question : Lors d'une opération de la cataracte aux deux yeux, j'ai reçu du propofol comme sédatif et j'ai ensuite souffert de fortes migraines à chaque fois – avec un délai le lendemain, voire le surlendemain, la plus récente étant celle décrite ci-dessus.
Cela pourrait-il être un effet du propofol ?
Cordialement,
Anna Schmitz
J'étais à la clinique de la douleur en décembre 2015 et je suis infiniment reconnaissante à toute l'équipe et au professeur Göbel, car mes crises sont désormais moins fréquentes et je peux gérer mes céphalées de tension sans analgésiques. Elles disparaissent souvent en quelques heures. C'est un véritable soulagement après des années de prise d'antalgiques. Mes migraines ne surviennent plus que 2 à 3 fois par mois, même si elles durent parfois 3 ou 4 jours. Je ne prends généralement pas d'antalgiques le premier jour, ni parfois le dernier, ce qui a considérablement réduit la durée de mon traitement.
Un grand merci au professeur Göbel pour son soutien et son empathie. Mes journées de travail de 11 heures (dont 4 heures de trajet) sur la côte de la mer Baltique sont beaucoup plus supportables ; je peux encore les gérer deux fois par semaine.
Merci, merci, merci ! J'espère que ça restera comme ça !
Bisous, Elena
J'ai lu votre rapport avec intérêt. Je souffre moi aussi de migraines hormonales depuis une vingtaine d'années et, après de nombreux essais, je ne prends actuellement que du Vomex car il me procure une agréable somnolence. J'utilise également un gel hormonal environ quatre jours avant mes règles, et ce pendant une dizaine de jours. Serait-il peut-être utile de prendre également de la prednisolone, ou est-ce déconseillé ? Cordialement
Le mois dernier, j'étais à la clinique de la douleur, notamment à cause de céphalées quasi quotidiennes dues à la surconsommation de médicaments. Pendant mon séjour, j'ai eu une crise importante que j'ai réussi à gérer sans analgésiques, grâce au Vomex et au Melperon. Je viens de terminer ma pause médicamenteuse de quatre semaines et, jusqu'à présent, je n'ai eu cette crise qu'à la clinique et pendant deux jours à la maison ; le reste du temps, je n'ai eu aucune douleur, sans triptans ni médicaments similaires. Merci à la clinique de la douleur de Kiel ; j'envisage l'avenir avec confiance !
Merci pour ces informations. Le Vomex me soulage lors des crises de migraine aiguës, mais le diazépam est plus efficace. Je vous conseille de
rester au lit, de ne pas aller travailler et de garder la lumière éteinte.
En prévention, je prends de la gabapentine, du topiramate et de la venlafaxine.
J'ai eu une vingtaine de crises en janvier ; j'en ai actuellement environ huit. Cordialement
, Alex Rochmann
Merci pour cet article intéressant. Je souffre également de crises récurrentes quotidiennes (parfois pendant plus de 10 jours d'affilée), mais le triptan me soulage en 2 à 3 heures, et la migraine ne revient que le lendemain matin. Je me sens en pleine forme pour la journée et je n'ai aucune douleur. S'agit-il aussi d'une migraine dépendante des médicaments, même si ceux-ci soulagent la douleur pendant environ 20 heures ?